Le Phlébœdèmes et phlébo-lymphoedème
Phlébœdèmes et phlébo-lymphoedème
1. Le système cardiaque
Le système cardiaque a pour fonction d’assurer la circulation du sang dans l’organisme. Il est constitué du cœur, d’artères, artérioles, de capillaires, de veinules et de veines.
- Le système artériel (35% du volume sanguin) a pour fonction d’assurer l’apport le sang aux cellules.
- Le système capillaire a pour fonction d’assurer les échanges entre le sang et les cellules (lieux d’échange). Les capillaires sanguins sont les vaisseaux les plus petit et fins du système sanguin. Ils sont constitués d’une seule couche de cellule endothéliales entourés d’une couche basale, ce qui leurs permet d’être relativement souple et élastique, et, qui permet les échanges entre le sang et les cellules.
- Le système veineux (65% du volume sanguin) a pour fonction d’assurer le retour du sang vers le cœur. Ses parois sont fines et se laisse plus facilement distendre que les artères (8x). Les veines sont munies de valvules, système anti-reflux, qui permet au sang d’aller dans un seul sens, vers le cœur.
Le sang est soumis à l’apesanteur et donc retenu vers le bas du corps en permanence. La propulsion de la pompe cardiaque s’atténue au niveau des capillaires sanguins, et le retour veineux est donc un système à faible débit, qui se modifie en fonction de la position du corps. Le retour veineux est principalement assuré par un phénomène actif, grâce à la pompe articulaire et musculaire (écrasement de la semelle du pied lors de la marche, semelle de Lejars, mollet, cuisse) relayé par un effet passif d’aspiration abdomino-thoracique liée à la respiration et cardiaque lors de la dépression intra-auriculaire lors de la diastole (oreillette droite).
L’aspiration cardio-respiratoire additionnée à la pression résiduelle artérielle assurent le retour veineux lors du repos. A contrario, en mouvement, les pompes musculaires et articulaires ont une action prépondérante sur le retour veineux. En se contractant, les muscles compriment et massent les veines qui les entourent, chassant le sang qu’elles contiennent vers le cœur qui ne redescend pas grâce aux valvules. En effet, le muscle en se contractant augment son volume et compriment les veines profondes (sous aponévrotiques qui assurent 90% du retour veineux des membres inférieurs contre 10% pour le système superficiel) du fait du manque de place sur le groupe musculaire. Les veines superficielles, ne sont pas entourées par des muscles ou des aponévroses, de ce fait, le sang superficiel est simplement aspiré passivement dans le système veineux profond.
2. L’œdème veineux chronique
L’œdème veineux chronique des membres inférieurs, correspond à une augmentation de volume des membres inférieurs de plus de trois mois, en raison d’une accumulation de liquide dans les espaces intercellulaire.
L’augmentation de volume se manifeste par des symptômes (lourdeurs, sensation de gonflement) et des signes cliniques comme l’atténuation des reliefs osseux et tendineux. Ceux-ci sont majorés dans diverses situations notamment en fin de journée (3/4 des patients), l’été durant les journées chaudes, ou durant une longue station debout. Ceci met en évidence l’impact de la pression hydrostatique.
Les affections veineuses chroniques sont des maladies hypertensives avec une hyperpression s’installe progressivement dans les tissus en raison d’un déséquilibre de la loi de Starling. Cette hyperpression extracellulaire évolue dans la journée, d’un jour à l’autre et selon la position et la chaleur.
La pression veineuse au niveau de la cheville
La pression veineuse varie au niveau de la cheville en fonction de la position et de l’activité. En position allongée, la pression aux membres inférieure est faible. Dès que l’on se met debout, cela engendre et engendre une surpression locale et augmente encore si l’on reste en position statique. La profession est donc un facteur important.
Durant la marche, la contraction musculaire et le mouvement articulaire, permettent le retour veineux du sang qui ne peut aller que dans un seul sens grâce aux valvules (sorte clapet anti-retour).
A chaque pas, il y a un volume sanguin qui est éjecté.
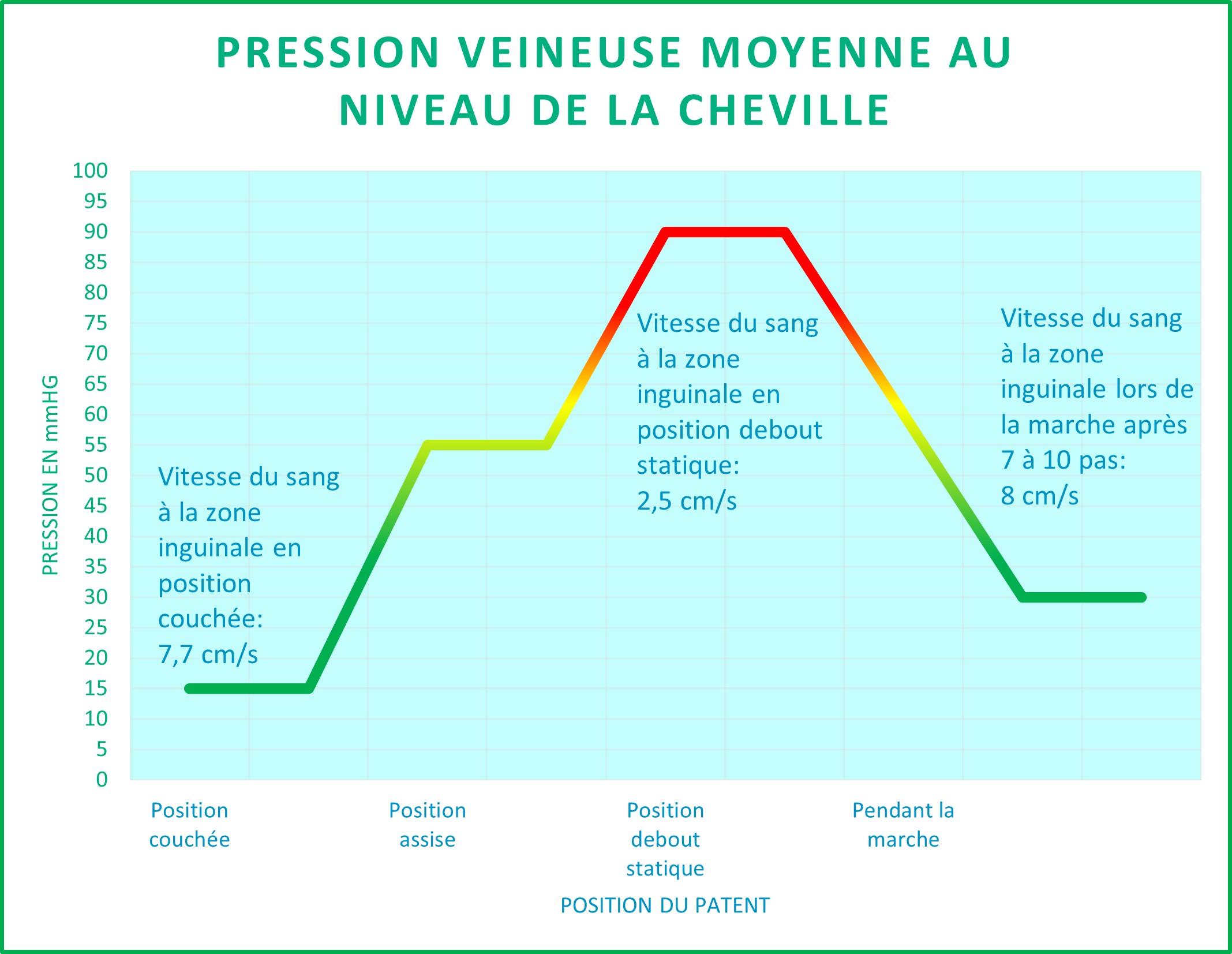
La pression décroit progressivement et se fait en deux temps. La première très rapide durant les 5 premières minutes, ce qui réduis la pression de 50%. Au bout de 10 minutes de marche, la pression au niveau de la cheville est redevenue optimale. La sédentarité et un piétinement explique l’accroissement des pressions veineuses en fin de journée. Une marche de quelques minutes est donc favorable à cette diminution. La position assise permet une réduction d’environ 50% de la pression mais reste néanmoins moins optimale que durant la marche.
Le positionnement des membres inférieurs en déclivité de 10% à 20%, augmente favorablement la vitesse du retour veineux. Dans des conditions normales, le passage de la position couchée à la position debout entraîne une augmentation d’environ 500 ml de sang dans les veines des extrémités inférieures et splanchniques, ainsi qu’une diminution du retour veineux et du remplissage ventriculaire, aillant pour conséquence une baisse transitoire du débit cardiaque et de la pression artérielle.
S’il y a présence de varices cette augmentation de volume est plus importante et plus rapide qui ne diminue pas avec la marche. L’altération du système valvulaire entraine un phénomène de reflux ainsi qu’une augmentation du volume sanguin associé à une augmentation de pression plus importante au niveau des membres inférieurs. Le sang qui remonte à chaque contraction redescend par les varices. La pression sanguine augmente et provoque un passage dans les espaces intercellulaires (pression hydrostatique).
Signes :
- Signes cutanés
- Pied libre = Stemmer négatif
- Godet++
Tableau récapitulatif des différents stades du Phlébœdème
| Stade | Description des signes |
| C0 | Pas de signe visible |
| C1 | Présence de télangiectasies ou de varices réticulaires |
| C2 | Veines variqueuses |
| C3 | Œdème |
| C4 | Altérations cutanées d’origine veineuse : pigmentation, eczéma veineux, hypodermite |
| C5 | Altération cutanée C4 +ulcère cicatrisé |
| C6 | Altération cutanée C4 +ulcère non cicatriser |
Insuffisance veineuse chronique IVC et Phlébœdème
L’obstruction des veines ou l’insuffisance valvulaire déterminent une hyperémie passive avec augmentations de la pression dans le système veineux qui conduit à l’insuffisance veineuse chronique (IVC). L’IVC regroupe l’ensemble des altérations consécutive à la dilatation des veines des membres inférieurs à l’incompétence des valvules et à l’hypertension veineuse qui en découle. Sa sévérité est donc variable allant d’une hypertension veineuse asymptomatique ou d’une simple gêne esthétique aux formes les plus graves du syndrome post thrombotique.
Insuffisance veineuse chronique (IVC) primaire par insuffisance valvulaire ou secondaire après une thrombose veineuse profonde
Ces deux types d’insuffisance entraîne une hypertension veineuse et une hyperhémie passive. La perméabilité des vaisseaux sanguins est trop importante et il y a une force de filtration prédominante dans les capillaires sanguins. La filtration dépasse pathologiquement la réabsorbions. Il y a inondation des zones intercellulaires par du liquide. Le réseau lymphatique est incapable d’évacuer cette surcharge lymphatique. Cette problématique va entamer les réserves fonctionnelles du système lymphatique ; c’est l’apparition de l’œdème.
Les complications périphérique de l’insuffisance veineuse.
- Dilatation et élongation des capillaires
- Extravasation érythrocytaires (dermite ocre, purpura)
- Inflammation, infection, lymphangite, hypodermite et érysipèle
- Œdème chronique
- Eczémas veineux
Troubles trophiques :
- Fibrose tissulaire
- Hypodermite
- Sclérose
- Atrophie blanche
- Papillomatose
- Hyperkératose
- Carcinose
- Ulcère cutané
Le système lymphatique déjà submergé par la surcharge de liquide interstitiel, va progressivement s’altérer et devenir incompétent. Cette situation aboutit à un phlébo-lymphœdème.
Lien étroit entre insuffisance veineuse et système lymphatique
Lorsque l’insuffisance dynamique est prolongée, il arrive que la capacité de transport diminue progressivement. Lorsque les lymphangions sont obligés de fonctionner longtemps à plein régime la pression à l’intérieur des vaisseaux lymphatiques augmente (hypertension lymphatique). Or, les parois et les valvules des collecteurs lymphatique ne peuvent supporter indéfiniment la surcharge de travail que cela représente. Sous la pression de la lymphe, les vaisseaux se dilates sur toute sa longueur, ce qui peut provoquer une insuffisance valvulaire : les valvules ne ferment plus bien et, lors de la systole du lymphangion, la lymphe n’est plus propulsée uniquement vers l’avant mais aussi vers la périphérie. Si l’hypertension perdure la paroi des vaisseaux fini par devenir perméable. Il y a alors insuffisance de la paroi. La lymphe s’infiltre dans le tissu conjonctif péri-lymphatiques et le vaisseau durcit, phénomène appelé lymphangiosclérose. L’insuffisance mécanique se rajoute à l’insuffisance dynamique.
Lien entre artériopathie et œdème
L’artériopathie avancée peut être en relation avec un œdème veineux en lien avec le manque d’activité et à l’augmentation de la perméabilité capillaire causée par un manque de débit artériel. L’hypoxie engendré, le système lymphatique ne va pas assure sa fonction de façon optimal car il est sensible à cet état pathologique cardiaque. L’œdème qui en découlera favorisera cet état d’hypoxie en compriment les vaisseaux, les nerfs et favoriser un état d’inactivité.
L’œdème post-opératoire ou post-traumatique
Lors d’une opération chirurgicale ou d’un trauma, il y a une destruction de membranes cellulaires, de vaisseaux sanguins et d’une partie du réseaux lymphatiques.
Il y aura une inondation des espaces intercellulaires par du liquide, essentiellement due à la réaction inflammatoire locale spontanée de l’organisme à une lésion, mais également, par une accumulation de sang provoquant l’hématome.
L’œdème aigue qui en découle est plurifactoriel. L’œdème sera plus important si le système vasculaire n’est pas optimal ou si l’opération ou le trauma est important.
L’inflammation et la destruction de vaisseaux sanguins augmentent la charge lymphatique. De plus, une insuffisance mécanique par destruction du réseau lymphatique et des spasmes des lymphangions, réduisent la capacité de transport. Immédiatement après une destruction des voies lymphatiques, il y a une sidération des voies lymphatiques restantes, ce qui accentue encore l’œdème. L’œdème sera accompagné de rougeur, chaleur, douleur et d’une altération fonctionnelle.
Les facteurs responsables de l’œdème post traumatiques ou post opératoire sont :
- Destruction de vaisseaux sanguins
- Destruction de vaisseaux lymphatiques
- Destruction des membranes tissulaires/cellulaires
- Hyperémie inflammatoire
- Médiateurs inflammatoire (spasme lymphatiques)
L’œdème Post opératoire/traumatique peut se fibroser si le système vasculaire et lymphatique sont très altérés. Cet œdème peut poser un problème à la rééducation en créant des douleurs et de l’inflammation, tout en limitant la capacité physique du patient et en favorisant une atrophie musculaire. Le manque de mobilité renforcera encore l’œdème.
